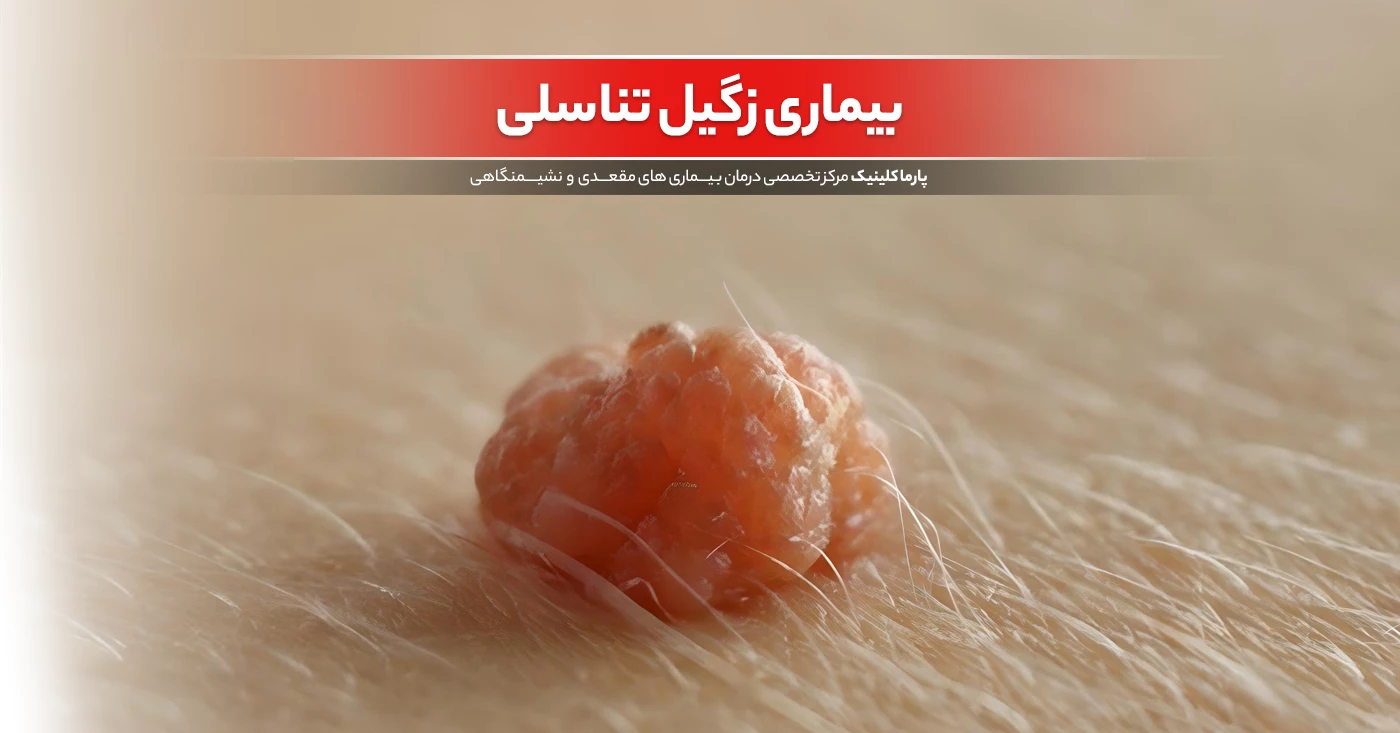
زگیل تناسلی HPV یکی از مشکلات شایع و قابل درمان در سیستم تناسلی انسان است که در اثر عفونت با ویروس پاپیلومای انسانی (HPV) ایجاد میشود. این ویروس یکی از شایعترین عوامل ایجاد زگیلهای تناسلی است که میتواند موجب تغییرات قابل توجهی در پوست و بافتهای اطراف ناحیه تناسلی شود. در این مقاله، به بررسی این موضوع خواهیم پرداخت که زگیل تناسلی HPV چیست، چه علائمی دارد، چگونه به آن مبتلا میشویم و راههای درمان آن چیست.
زگیل تناسلی HPV چیست؟
زگیل تناسلی (Genital Warts) به برجستگیهایی گفته میشود که در ناحیه تناسلی و مقعدی بدن ایجاد میشود و ناشی از عفونت با ویروس پاپیلومای انسانی (HPV) است. این ویروس میتواند به راحتی از طریق تماس جنسی منتقل شود و موجب ایجاد زگیلهایی کوچک و نرم در اطراف ناحیه تناسلی، مقعد و حتی در برخی موارد داخل دهانه رحم شود. برخی از انواع ویروس HPV خطرناک هستند و ممکن است به سرطانهای دستگاه تناسلی منجر شوند، اما بیشتر انواع HPV بیخطر بوده و فقط زگیلهای پوستی ایجاد میکنند.
علائم زگیل تناسلی HPV
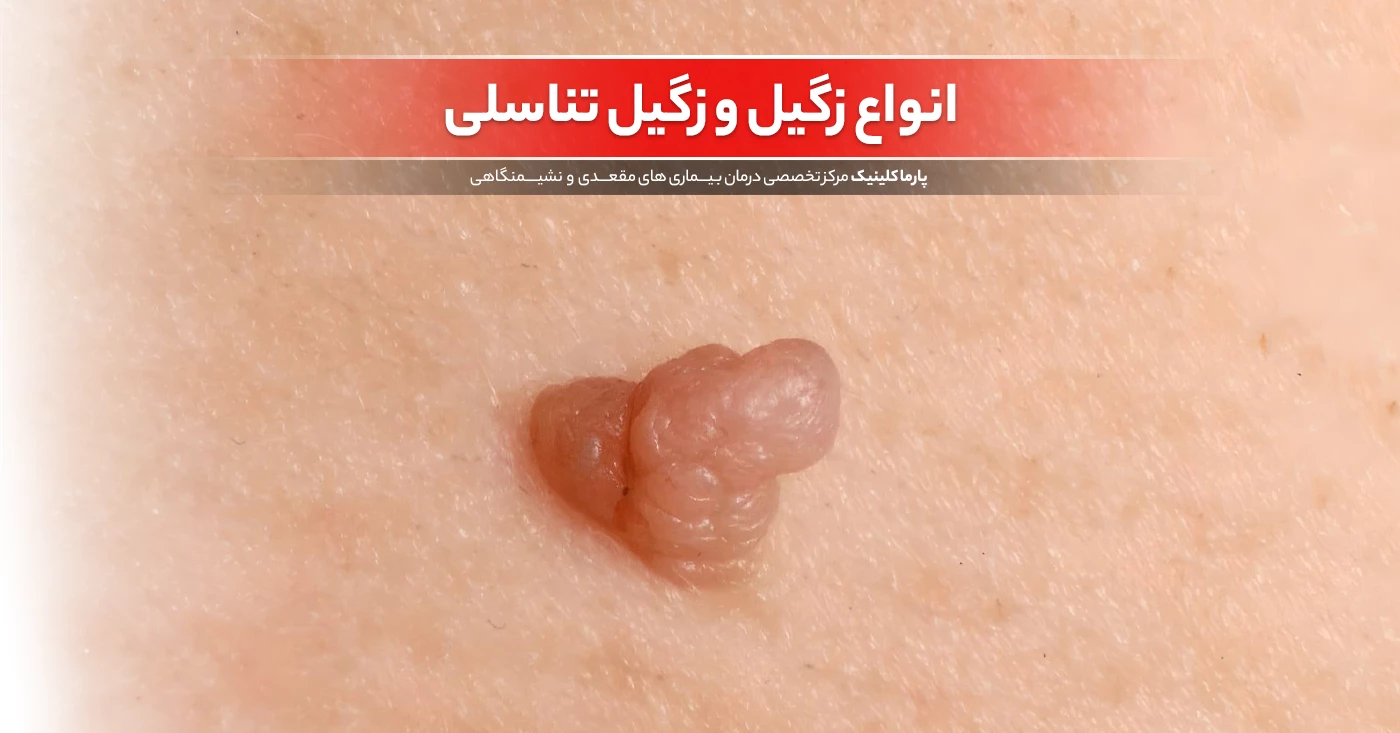
در بسیاری از افراد مبتلا به زگیل تناسلی HPV، علائم ممکن است به صورت برجستگیهای کوچک، نرم و قابل مشاهده در ناحیه تناسلی یا مقعد نمایان شوند. این علائم ممکن است به تدریج بزرگتر شوند و به شکل خوشهای ظاهر گردند. علائم دیگر ممکن است شامل:
- خارش یا درد: در برخی افراد، زگیلهای تناسلی میتوانند باعث خارش یا احساس درد در ناحیه تناسلی یا مقعد شوند، به ویژه زمانی که بهطور مکرر تحریک میشوند.
- خونریزی: در صورت آسیب دیدن زگیلها، ممکن است خونریزی خفیفی از آنها مشاهده شود. این حالت بهویژه در هنگام مقاربت جنسی رخ میدهد.
- ترشحات غیرطبیعی: بعضی افراد ممکن است ترشحات غیرطبیعی از ناحیه تناسلی یا مقعد را تجربه کنند که بهویژه در موارد زگیلهای داخلی قابل توجه است.
- تغییرات ظاهری: تغییرات قابل مشاهده در ظاهر پوست، بهویژه در نزدیکی واژن، آلت تناسلی یا مقعد، ممکن است ناشی از زگیلهای تناسلی باشد.
این علائم معمولاً به تدریج ظاهر میشوند و ممکن است تا مدتها پس از ابتلا به ویروس بهطور کامل بروز نکنند. به همین دلیل، افرادی که به این ویروس مبتلا هستند، ممکن است از وجود زگیلهای تناسلی آگاه نباشند.
چگونه به زگیل تناسلی HPV مبتلا میشویم؟
ویروس HPV عمدتاً از طریق تماس مستقیم پوست به پوست منتقل میشود و این انتقال میتواند در حین روابط جنسی واژنی، مقعدی یا دهانی رخ دهد. حتی اگر زگیلها قابل مشاهده نباشند، فرد همچنان میتواند ویروس را به دیگران منتقل کند. بهطور کلی، راههای اصلی انتقال ویروس HPV عبارتند از:
- مقاربت جنسی: مهمترین راه انتقال این ویروس از طریق مقاربت جنسی است، اعم از مقاربت واژنی، مقعدی و دهانی. بسیاری از افراد مبتلا به HPV ممکن است بدون اینکه از وضعیت خود اطلاع داشته باشند، ویروس را منتقل کنند.
- تماس پوست به پوست: HPV میتواند از طریق تماسهای غیرجنسی که باعث تماس مستقیم با پوست آلوده میشود، منتقل شود. این نوع انتقال بیشتر در افراد غیرجنسی دیده میشود.
- انتقال از مادر به کودک: در برخی موارد نادر، HPV ممکن است از مادر به کودک منتقل شود، بهویژه در هنگام زایمان. این میتواند منجر به مشکلات تنفسی و ایجاد زگیلهای ناحیه تنفسی کودک شود.
یکی از ویژگیهای مهم ویروس HPV این است که بسیاری از افراد ممکن است بدون بروز هیچگونه علائم یا نشانهای به آن مبتلا شوند، به همین دلیل حتی افرادی که هیچگونه نشانهای ندارند نیز ممکن است ویروس را به دیگران منتقل کنند.
درمان زگیل تناسلی HPV
درمان زگیل تناسلی بستگی به شدت علائم و نوع ویروس دارد. در بسیاری از موارد، زگیلهای تناسلی خود به خود بهبود مییابند یا کاهش مییابند. با این حال، در برخی موارد برای کاهش علائم و جلوگیری از انتقال ویروس، درمانهای مختلفی وجود دارد. روشهای درمانی شامل:
- درمانهای موضعی: داروهای موضعی مانند کرمها و پمادهایی که بهطور مستقیم روی زگیلها اعمال میشوند، میتوانند به از بین بردن زگیلها کمک کنند. این درمانها ممکن است شامل داروهای ضدویروسی مانند پودوفیلین یا ایمیکویمود باشند.
- جراحی: در برخی موارد، اگر زگیلها بزرگ و دردناک شوند، ممکن است نیاز به جراحی برای برداشتن آنها باشد. جراحی معمولاً در شرایطی انجام میشود که دیگر روشهای درمانی مؤثر نبوده باشند.
- لیزر درمانی: لیزر درمانی یکی از روشهای مدرن برای از بین بردن زگیلهای تناسلی است. در این روش از پرتو لیزر برای تخریب بافت زگیلها استفاده میشود.
- سرما درمانی: در این روش، از نیتروژن مایع برای فریز کردن زگیلها و از بین بردن آنها استفاده میشود.
پیشگیری از زگیل تناسلی HPV
پیشگیری از زگیل تناسلی و عفونت HPV میتواند از طریق رعایت نکات بهداشتی و استفاده از واکسن HPV انجام شود. مهمترین اقدامات پیشگیرانه عبارتند از:
- واکسیناسیون: واکسن HPV یکی از بهترین روشهای پیشگیری از ابتلا به این ویروس است. واکسن میتواند بهطور موثری از ابتلا به انواع خاصی از ویروس HPV که باعث بروز زگیلهای تناسلی و سرطانهای ناحیه تناسلی میشوند، جلوگیری کند.
- استفاده از کاندوم: استفاده از کاندوم در حین مقاربت جنسی میتواند خطر ابتلا به HPV را کاهش دهد، اگرچه این روش پیشگیری بهطور کامل نمیتواند از انتقال ویروس جلوگیری کند، زیرا ویروس میتواند از قسمتهایی از پوست که پوشیده نشدهاند نیز منتقل شود.
- محدود کردن شریک جنسی: کاهش تعداد شرکای جنسی و رعایت روابط جنسی ایمن میتواند به کاهش خطر ابتلا به HPV کمک کند.
نتیجهگیری
زگیل تناسلی HPV یک مشکل شایع است که میتواند تأثیر زیادی بر زندگی فرد بگذارد، اما با تشخیص بهموقع و درمان مناسب، میتوان این مشکل را مدیریت کرد. درک علائم، راههای انتقال و روشهای درمانی میتواند به افراد کمک کند تا با این بیماری مقابله کنند. در صورتی که شما نیز دچار زگیل تناسلی هستید یا نگران این بیماری هستید، بهتر است با پزشک متخصص مشورت کنید تا درمان مناسب را دریافت کنید.
"




 درمان شقاق مقعدی با لیزر: روشی نوین و موثر
درمان شقاق مقعدی با لیزر: روشی نوین و موثر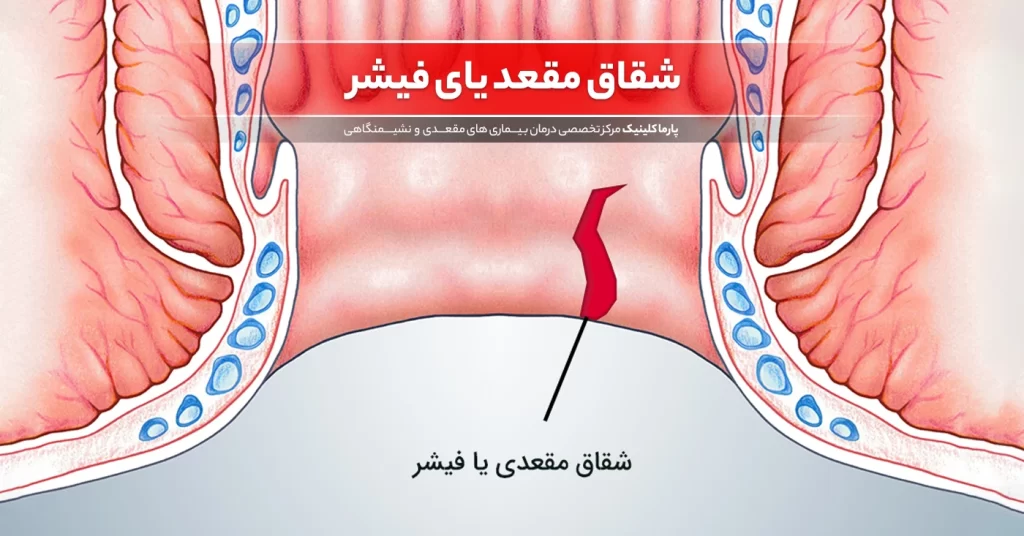 شقاق مقعدی: علائم، علل و درمانهای موثر
شقاق مقعدی: علائم، علل و درمانهای موثر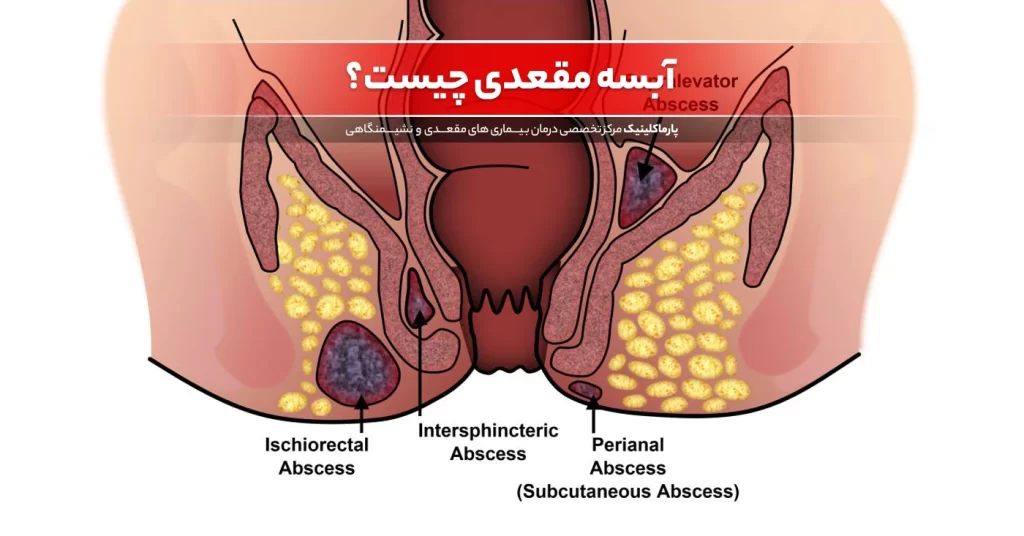 آبسه مقعدی: علائم، علل و روشهای درمان
آبسه مقعدی: علائم، علل و روشهای درمان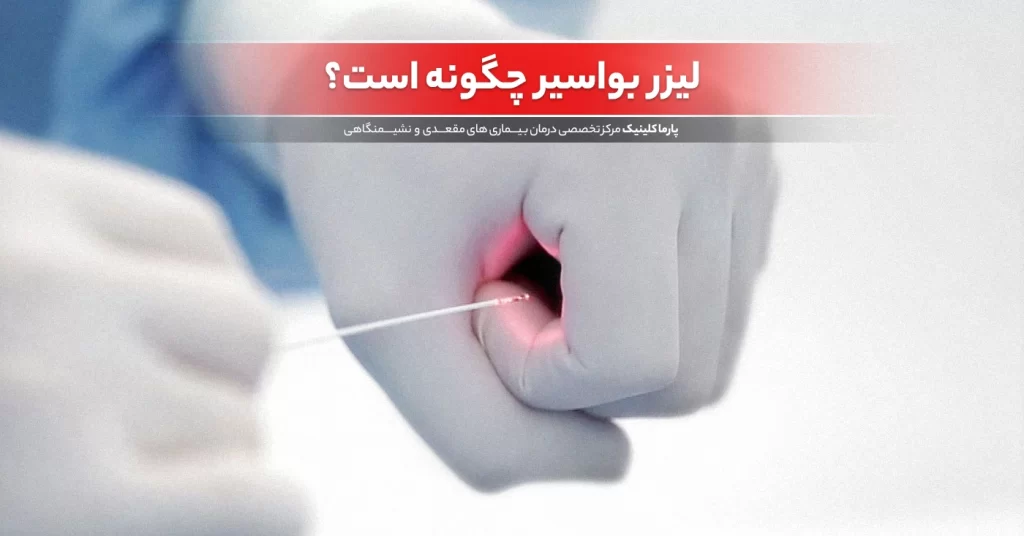 لیزر بواسیر: روش نوین درمان برای رهایی از درد و ناراحتی
لیزر بواسیر: روش نوین درمان برای رهایی از درد و ناراحتی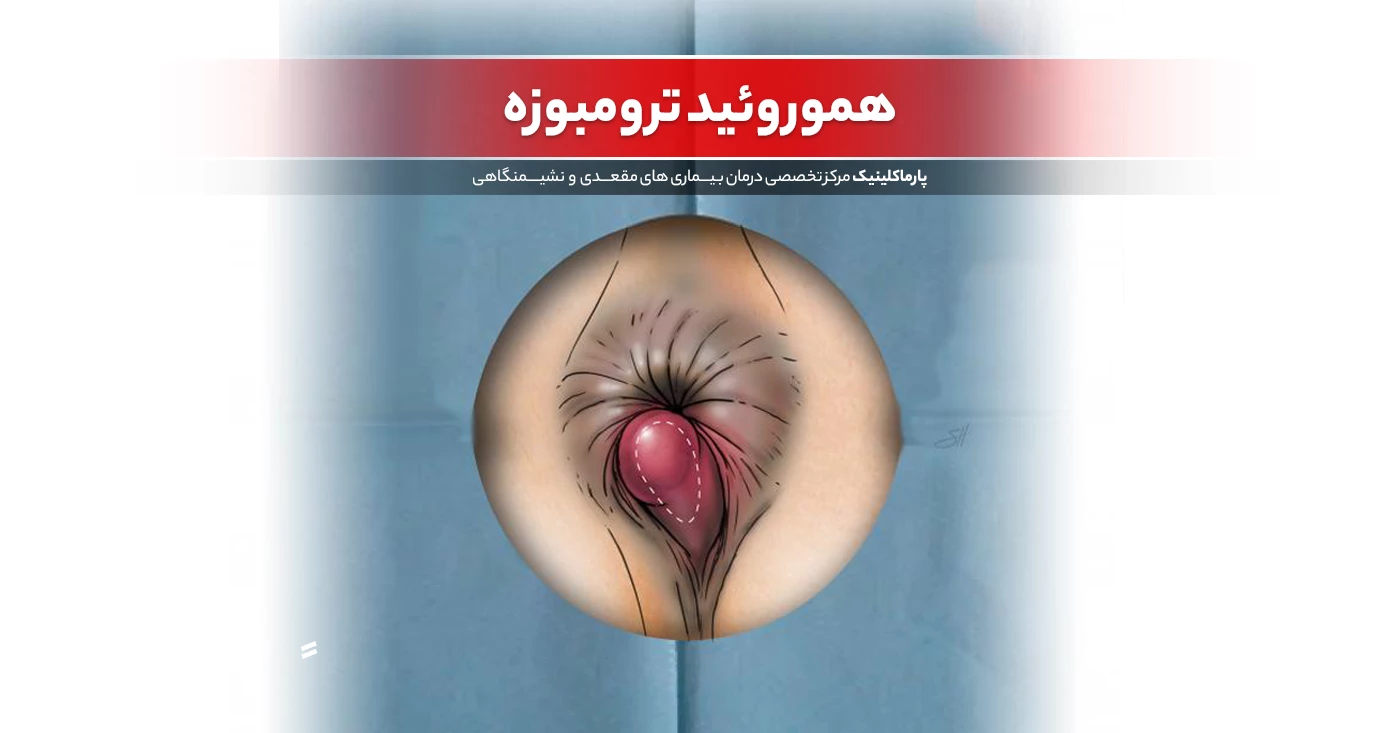 هموروئید ترومبوزه: درمان، علائم و راههای پیشگیری
هموروئید ترومبوزه: درمان، علائم و راههای پیشگیری علل و درمان خارش مقعد
علل و درمان خارش مقعد چای؛ درمانی طبیعی و موثر برای بواسیر
چای؛ درمانی طبیعی و موثر برای بواسیر درمان خانگی زگیل تناسلی: روشها و نکات مفید
درمان خانگی زگیل تناسلی: روشها و نکات مفید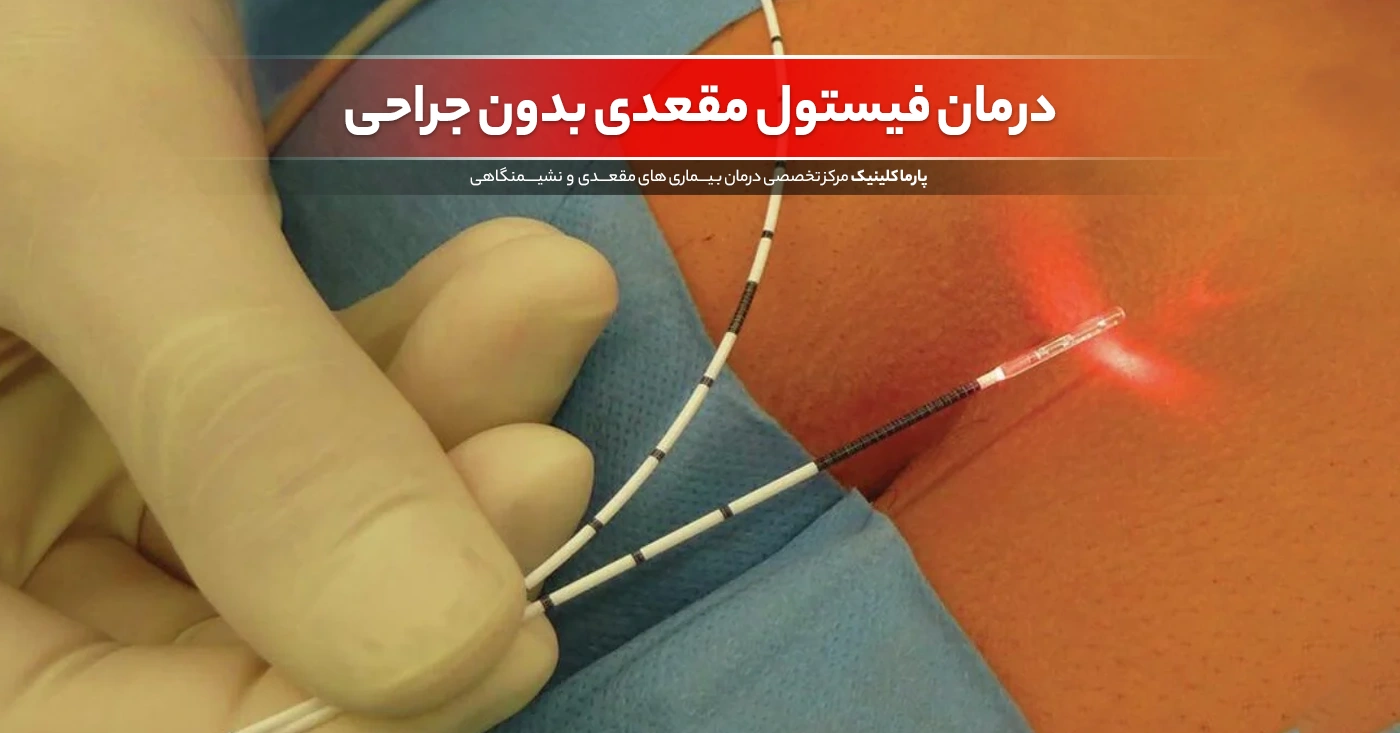 درمان فیستول بدون جراحی: راههای موثر برای بهبودی
درمان فیستول بدون جراحی: راههای موثر برای بهبودی ترشحات واژن: علل، علائم و روشهای درمانی
ترشحات واژن: علل، علائم و روشهای درمانی